Immunological diseases of the cornea
doi: 10.55342/szemhungarica.2022.159.4.140
Review
Summary
Our purpose is to summarize immunological diseases of the cornea, including their symptoms, diagnostics and potential treatment methods. In such cases, the corneal disease is a symptom of the systemic immunological disease, therefore, in order perform the necessary examinations and to adjust the appropriate treatment, collaboration with an immunologist is imprescendible. However, in some cases consultation with allergologist, rheumatologists and hematologist is also necessary.
Összefoglaló
Összefoglaló közleményünk célja a szaruhártya leggyakrabban előforduló immunológiai kórképeinek bemutatása, tüneteinek, diagnosztikájának és lehetséges kezelési módjainak összefoglalása. A szaruhártya-betegség ilyenkor egy immunológiai betegség megjelenési formája, tehát a megfelelő kivizsgáláshoz és kezelés beállításához immunológus szakorvossal történő együttműködés elengedhetetlen, de szükség esetén allergológussal, reumatológussal, hematológussal is konzultálhatunk.Keywords
vernal keratoconjunctivitis, atopic keratoconjunctivitis ocular cicatricial pemphigoid, ulcus Mooren, peripheral ulcerative keratitis
Kulcsszavak
vernalis keratoconjunctivitis, keratoconjunctivitis atopica, ocularis cicatrizáló pemphigoid, ulcus Mooren, perifériás ulceratív keratitis
Bevezetés
A cornea immunológiai kórképei hátterében különböző sejtes elemek játszanak szerepet és speciális celluláris folyamatok zajlanak. A szaruhártya centrumában éretlenebb, perifériáján érettebb leukocyták találhatóak. Emellett a limbus mellett a cornea perifériás területein makrofágokat is találhatunk (1–5).
Ugyanakkor a cornea és a szemfelszín számos olyan anatómiai és fiziológiai komponenssel is rendelkezik, amelyek segítenek az immunválasz, a káros gyulladásos folyamatok kontrollálásában. Ezekben a reakciókban a veleszületett és az adaptív immunitás egyaránt szerepet játszik, amelyet a cornealis dendritikus sejtek hangolnak össze (1–6).
Az immunrendszer működésének megváltozása a szaruhártya immunológiai működését is befolyásolja, és szaruhártya-betegség jelentkezhet.
A cornealis kórképek ilyenkor egy immunológiai betegség megjelenési formái, tehát a megfelelő kivizsgáláshoz és a kezelés beállításához immunológussal történő együttműködés elengedhetetlen. Sokszor más szakmákkal (allergológus, reumatológus, gasztroenterológus) történő konzultáció is szükséges lehet.
Az összefoglaló közleményben a következő betegségekről lesz szó:
- Vernalis keratoconjunctivitis (I. típusú hiperszenzitivitás).
- Keratoconjunctivitis atopica (I. típusú hiperszenzitivitás).
- Ocularis cicatrisalo pemphigoid (II. típusú hiperszenzitivitás).
- Ulcus Mooren (III. típusú hiperszenzitivitás).
- Perifériás ulceratív keratitis (PUK) (RA, SLE, Wegener-granulomatosis, progresszív szisztémás sclerosis, polychondritis).
- Graft versus Host Disease (GvHD) (IV. típusú hiperszenzitivitás).
A különféle hiperszenzitivitás típusokban megváltozik az immunrendszer működése. I. típusú hiperszenzitivitásban a B-sejtek stimulációja következik be, amelynek következtében egy antigénre specifikus IgE termelődik. II. típusú hiperszenzitivitásban IgG és IgM termelődik a sejtantigének ellen, a klasszikus komplement kaszkád aktiválódása után. A III. típusú hiperszenzitivitás immunkomplexek felhalmozódásának következménye, ilyenkor leukocyták aktiválódnak. A IV. típusú hiperszenzitivitás egy késői típusú hiperszenzitivitás.
Vernalis keratoconjunctivitis
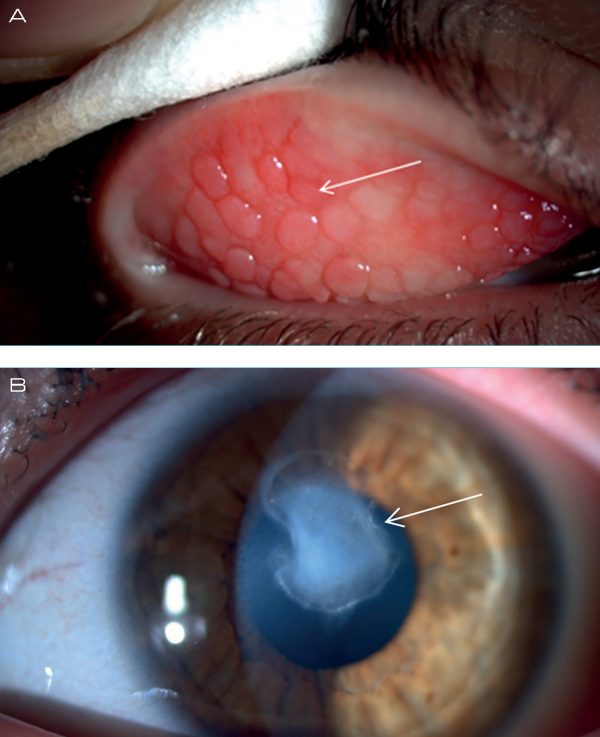
A vernalis keratoconjunctivitisben fiúk gyakrabban érintettek, de jellemzően kinövik a betegséget. A betegek vizsgálatakor papillaris hipertrófiát (óriás papillaris) látunk (1. ábra), emellett jellemző az 1899-ben Trantas által először leírásra került ún. Trantas-csomók megjelenése a limbusban.
A szaruhártya immunológiai működésének megváltozásával, illetve a papillaris hipertrófia mechanikus hatásával függ össze az úgynevezett Shield- fekély (szaruhártyafekély) (1. ábra) kialakulása (7–9).
A vernalis keratoconjunctivis kezelése antihisztamin-tartalmú, mastocytastabilizáló, szteroidos (rövid távon dexamethason vagy prednisolon-acetát tartamú cseppeket adunk), illetve ciclosporin cseppekkel (hosszú távú kezelés) történik. A betegeket érdemes szisztémás antihisztamin-kezeléssel is ellátni. Emellett subconjunctivalis vagy intratarsalis szteroidterápia és a szemhéjak krioterápiája is szóba jön (7–12).
Keratoconjunctivitis atopica
A keratoconjunctivitis atopica jellemzően atopias dermatitist kísérő, krónikus szemfelszíni gyulladás. A keratoconjunctivitis mellett gyakran allergiás rhinitis is megfigyelhető. Kialakulásában genetikai és környezeti tényezőknek van szerepe. Jellemzően a panaszok kétoldaliak, a conjunctiva chemotikussá válhat, folyamatos a könnyezés, az irritáció. Kezelését lokális antihisztamin-tartalmú, szteroidos (rövid távon) és ciclosporin (hosszú távon) cseppek használatával végezzük. Emellett szintén érdemes szisztémás antihisztamin-tartalmú szerekkel ellátni a beteget (11, 12).
Ocularis cicatrizáló pemphigoid
Az ocularis cicatrizáló pemphigoid (OCT) egy ritka betegség, amelynek incidenciája 1:12 000–60 000-hez. A betegség a „mucous membrane pemphigoid” (MMP) egyik altípusa. Jellegzetesen a betegeknél megfigyelhető a HLA-DQB1*0301 allél jelenléte. Feltehetőleg ezekben a betegekben az autoantigen a hemidezmoszómák alfa-6 béta-4 integrinjének béta-4 alegysége ellen termelődik (13).
Egy conjunctivahegesedéshez vezető autoimmun conjunctivitis figyelhető meg. Nagyon fontos minden beteg alapos szemészeti vizsgálata, hiszen így fedezhetünk fel egy esetleges synblepharont és így amennyiben az ocularis cicatrizáló pemphigoid gyanúja felmerül, elvégezhetjük a megfelelő vizsgálatokat, a helyes diagnózis felállításához. A szemészeti érintettség mellett egyéb szervek érintettsége is jelen lehet, az orr- és szájnyálkahártya, nyelőcső, genitáliák, anus és a bőr mintegy 15%-ban érintettek ezekben a betegekben.
Amennyiben felmerül az OCP gyanúja, a diagnózist conjunctiva-darab (conjunctiva-biopszia) immunfluoreszcens vizsgálatával állíthatjuk fel. A betegek szerológiai vizsgálata (immunpanel) nem a rutin diagnosztika része, de a követés folyamán elengedhetetlen ennek elvégzése és rendszeres ismétlése. Nagyon fontos a betegek fotodokumentációja, hiszen így tudjuk az esetleges szemfelszíni változásokat objektíven rögzíteni, a szemfelszín állapotát az egyes időpontokban összehasonlítani (13, 14).
Az OCP lokális konzervatív kezelését lokálisan szteroidos cseppek adása jelenti. E mellett nagyon fontos a betegek szemnyomásának rendszeres ellenőrzése. Nemcsak a szteroidos cseppekre adott válaszreakcióként emelkedhet meg a szemnyomás, hanem a betegséget önmagában jellemzi glaukóma kialakulása, amelyet feltétlenül kezelnünk kell és egyensúlyban kell tartanunk. Az egyenetlen szemfelszínű OCP-s betegek kezeléséhez a lokális műkönny, saját savó, illetve esetenként antibiotikumos cseppek (festődő conjunctiva, illetve corneaterületek) adása is hozzátartozik. A lokális kezelés mellett elengedhetetlen a szisztémás immunszuppresszió, illetve ennek monitorozása, immunológus segítségével (13).
A sebészi beavatkozást amennyiben mód van rá, kerüljük el, hiszen jelentős gyulladást és hegesedét okoz minden műtéti beavatkozás. Ennek ellenére végezhetünk elektromos epilációt, ha mindenképpen szükség van rá, entropium és ectropium ellenes műtétet. Nem gyógyuló hámhiányok, illetve steril szaruhártyafekély esetén amnionmembrán-transzplantációt (AMT), illetve esetlegesen lamellaris vagy perforáló keratoplasztika végezhető (13).
Mooren-fekély
A Mooren-fekély az itt felsorolt autoimmun betegségek között „kakukktojás” abból a szempontból, hogy nem szisztémás autoimmun betegséghez társul. A Mooren-fekély diagnózisának felállítása előtt szisztémás autoimmun betegségeket ki kell zárni, csak ezután hozhatjuk meg a Mooren-fekély diagnózisát. Emellett szemészeti fertőzés is kizárandó. A betegség előfordulása 0,03%, etiológiája ismeretlen. Feltehetőleg genetikai és környezeti faktorok játszanak a kialakulásában szerepet, illetve kialakulásában a Calgranulin C szerepe feltételezett. A betegek 83%-a HLADR17 pozitív (15, 16).
Jellemzően a limbus mellett jelennek meg különböző kiterjedésű, festődő, mély szaruhártyafekélyek, amelyek akár 360 fokban is jelen lehetnek (2. ábra).
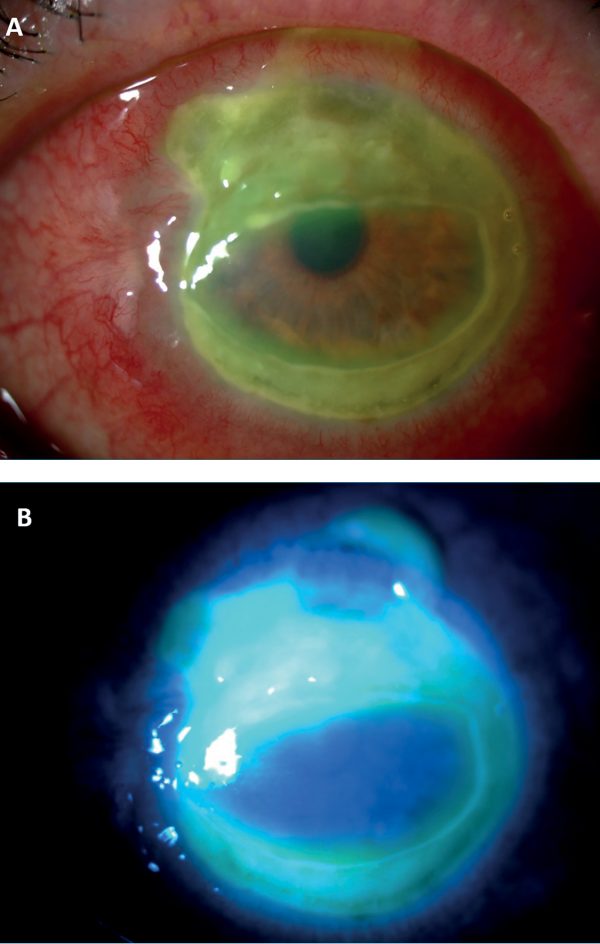
A betegeket szisztémás immunszuppresszióval látjuk el, emellett lokálisan szteroidos cseppeket, antibiotikumot és műkönnyet adunk. A glaukóma esetleges kialakulása is monitorozandó, szekunder glaukóma kialakulása esetén antiglaukómás kezelés is szükséges. Sebészeti kezelésként szükség lehet amnionmembrán-transzplantációra, lamellaris vagy perforáló keratoplasztikára, esetlegesen a szaruhártyában a proteolitikus aktivitás mérséklése céljából crosslinking kezelés végezhető (15–18).
Perifériás ulceratív keratitis
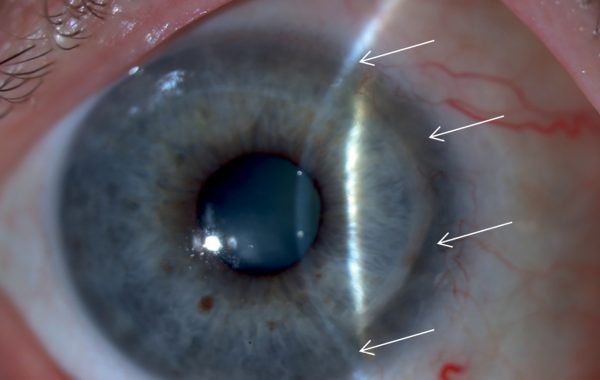
A perifériás ulceratív keratitis (3. ábra) rheumatoid arthritisben, SLE-ben, Wegener-granulomatosisban, progresszív szisztémás sclerosisban és polychondritisben jelenhet meg.
Kialakulásának pontos etiológiája nem ismert, de feltehetőleg immunkomplexek aktiválják a komplement rendszert és okozzák neutrofil sejtek és makrofágok kemotaxisát. Ennek következtében fokozódik a szaruhártyában a kollagenáz és proteáz aktiválás, valamint a matrix-metalloproteinázok (MMP) működése. Feltehetőleg cornealis antigének elleni autoimmun reakció következik be ilyenkor, illetve exogén antigének elleni hiperszenzitivitás esetleges szerepe is felmerült. A szaruhártya-folyamatot nagyon gyakran scleritis is kíséri.
A PUK kezelésében a lokális kezelés mellett a szisztémás kezelés beállítása immunológussal együttműködve elengedhetetlen. A szaruhártyafekély megjelenésekor emellett antibiotikum- és műkönnycseppet rendelünk. Sebészi kezelésként a hámosodás segítségére amniontransztplantációt végezhetünk. A szaruhártya szövetének pótlására amnion membránt használhatunk graftként, illetve szóba jön lamellaris (4. ábra) vagy perforáló keratoplasztika. Esetlegesen crosslinking kezelés pozitív hatása is felmerülhet a kezelésében (19).

Graft versus host disease
A „graft versus host disease” (GvHD) (5. ábra) nemcsak a szaruhártyát érinti. Nemcsak az immunológussal, hanem a hematológussal történő együttműködés is elengedhetetlen a betegség megfelelő kezelése céljából. Ilyenkor a könnymirigy és könnyutak gyulladása miatt csökken a könnytermelés és károsodik a könny elvezetése. Jellemző krónikus szemhéjszéli gyulladás jelenléte, amely miatt szemhéjszéli eróziók jelenhetnek meg. Jelen van még tarsalis és bulbaris hyperaemia, subconjunctivalis fibrosis, amelyek mechanikusan is nehezebbé teszik a megfelelő szemfelszín fenntartását. Emellett megtalálhatók szaruhártya-eróziók, -fekélyek (5. ábra), scleritis, episcleritis, anterior és posterior uveitis. Kezelésében a lokális műkönny rendszeres használata és lokális szteroidos cseppek (legfeljebb 3× naponta) elengedhetetlenek (20, 21, 22).
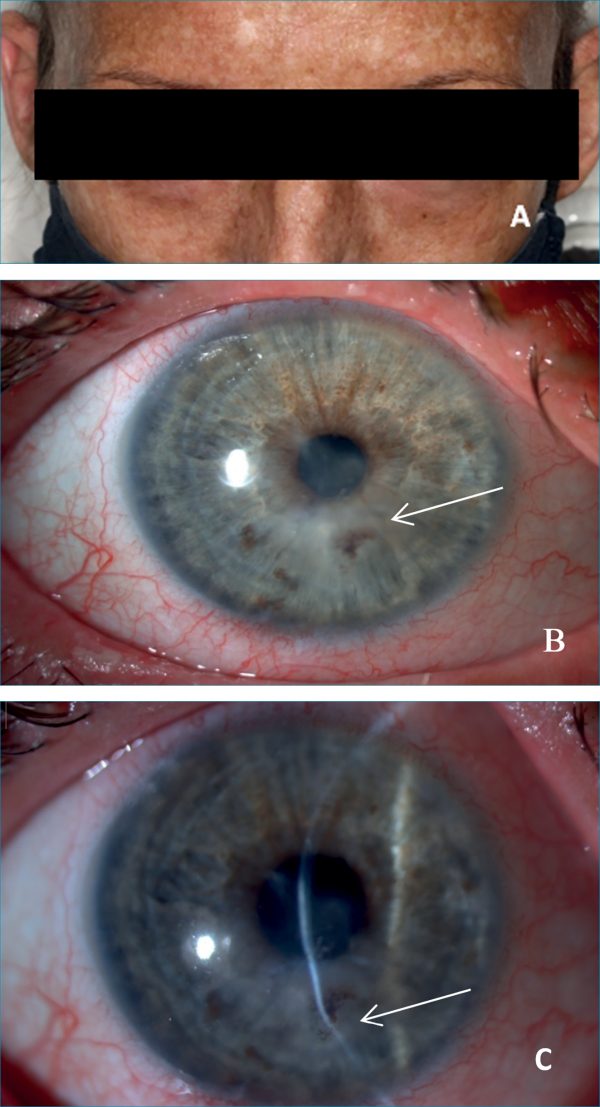
A beteg arcbőrén a kifejezett pigmentáció a graft versus host betegég részjelensége (A). Jobb oldalon perforált szaruhártya-fekéllyel jelentkezett, amely amnionmembrán-transzplantáció és lokális antivirális kezelés hatására behámosodott. A B képen látható a paracentrális szaruhártya-elvékonyododás, amelyben barnás pigmentek figyelhetőek meg (nyíl) a korábbi iris incarceráció következményeként. A C ábrán a résfény segítségével az elvékonyodott szaruhártya-terület pontos helyzete ábrázolódik.
Keratitis herpetica
Autoimmun betegeknél gyakrabban fordulhat elő, hogy a ganglion Gasseriben lévő herpeszes fertőzés aktiválódik. Mindig fejben kell tartanunk, hogy ezeknél a betegeknél lokális/szisztémás herpeszellenes kezelés is szükséges lehet, az autoimmun betegséghez társuló egyéb szaruhártya-betegség mellett (23).
Következtetések
A szaruhártya leggyakrabban előforduló immunológiai kórképei a vernalis keratoconjunctivitis, keratoconjunctivitis atopica, ocularis cicatrizáló pemphigoid, ulcus Mooren- és a perifériás ulceratív keratitis. A szaruhártya-betegség ilyenkor egy immunológiai betegség megjelenési formája, tehát a megfelelő kivizsgáláshoz és a kezelés beállításához immunológus szakorvossal történő együttműködés elengedhetetlen, de szükség esetén allergológussal, reumatológussal, hematológussal is konzultálhatunk.
Nyilatkozat
A szerzők kijelentik, hogy speciális eseteket ismertető közleményük megírásával kapcsolatban nem áll fenn velük szemben pénzügyi vagy egyéb lényeges összeütközés, összeférhetetlenségi ok, amely befolyásolhatja a közleményben bemutatott eredményeket, az abból levont következtetéseket vagy azok értelmezését.
Irodalom
1. Nussenblatt R. The expanding use of immunosuppression in the treatment of non-infectious ocular disease. J Autoimmun. 1992 Apr; 5(Suppl A): 247–57.
http://doi.org/10.1016/0896-8411(92)90040-w
2. Kim KW, Lee HJ, Kim HJ, Kim MK. Time-Dependent Serial Changes of Antigen-Presenting Cell Subsets in the Ocular Surface Are Distinct between Corneal Sterile Inflammation and Allosensitization in a Murine Model. Cells 2021 Aug 26; 10(9): 2210.
http://doi.org/10.3390/cells10092210
3. Liu J, Li Z. Resident Innate Immune Cells in the Cornea. Front Immunol. 2021 Feb 26; 12: 620284.
http://doi.org/10.3389/fimmu.2021.620284. eCollection 2021
4. Lee HS, Amouzegar A, Dana R. Kinetics of Corneal Antigen Presenting Cells in Experimental Dry Eye Disease. BMJ Open Ophthalmol 2017 Jun 29; 1(1): e000078.
http://doi.org/10.1136/bmjophth-2017-000078
5. Maruyama K. [The macrophage contribution for maintaining lymphatic vessel in cornea]. Nippon Ganka Gakkai Zasshi 2014 Nov; 118(11): 953–7.
6. Csorba A, Soproni A, Maneschg O, Nagy ZZ, Szamosi A. A kortikoszteroid-tartalmú szemcseppek alkalmazása gyermekkori allergiás szembetegségek kezelésében. [Application of corticosteroid eye drops for allergic eye diseases in children]. Orv Hetil 2019 Mar; 160(9): 329–337.
http://doi.org/10.1556/650.2019.31265
7. Pleyer U, Leonardi A. Keratoconjunctivitis vernalis [Vernal keratoconjunctivitis]. Ophthalmologe 2015 Feb; 112(2): 177–89.
http://doi.org/10.1007/s00347-014-3184-z
8. Heinz C, Heiligenhaus A. Keratoconjunctivitis vernalis [Vernal keratoconjunctivitis]. Klin Monbl Augenheilkd 2014 May; 231(5): 505–11.
http://doi.org/10.1055/s-0034-1368335
9. Messmer EM. Therapeutische Optionen bei Keratoconjunctivitis vernalis [Therapeutic options in vernal keratoconjunctivitis]. Ophthalmologe 2009 Jun; 106(6): 557–61.
http://doi.org/10.1007/s00347-009-1932-2
10. Tomida I, Schlote T, Bräuning J, Heide PE, Zierhut M. Cyclosporin-A-2%-Augentropfen in der Therapie der Keratoconjunctivitis atopica und vernalis. [Cyclosporin A 2% eyedrops in therapy of atopic and vernal keratoconjunctivitis]. Ophthalmologe 2002 Oct; 99(10): 761–7.
http://doi.org/10.1007/s00347-001-0600-y
11. Roters S, Szurman P. Elfjähriger atopischer Junge mit bislang therapieresistenter Keratokonjunktivitis. Keratokonjunktivitis vernalis mit Hornhautplaque. [11-year-old atopic boy with therapy refractory keratoconjunctivitis. Keratoconjunctivitis vernalis with corneal plaque]. Ophthalmologe 2000 Aug; 97(8): 580–1.
http://doi.org/10.1007/s003470070072
12. Anders M, Matthes R. Klinické vyuzití metody spray freezing v oftalmologii. [Clinical use of the spray-freezing method in ophthalmology]. Cesk Oftalmol 1991 May; 47(3): 198–207. Czech. PMID: 1913910.
13. Georgoudis P, Sabatino F, Szentmary N, Palioura S, Fodor E, Hamada S, Scholl HPN, Gatzioufas Z. Ocular Mucous Membrane Pemphigoid: Current State of Pathophysiology, Diagnostics and Treatment. Ophthalmol Ther 2019 Mar; 8(1): 5–17.
http://doi.org/10.1007/s40123-019-0164-z
14. Bakos N, Fodor E. Immunfluoreszcens vizsgálatok hegesedő kötőhártya-gyulladásokban Szemészet 2022; 159: 1. 24–32.
http://doi.org/10.55342/SZEMHUNGARICA 2022 .159 .124
15. Zelefsky JR, Taylor CJ, Srinivasan M, Peacock S, Goodman RS, Key T, Watson PG, Cunningham ET. HLA-DR17 and Mooren's ulcer in South India. Br J Ophthalmol 2008 Feb; 92(2): 179–81. Epub 2008 Jan 22.
http://doi.org/10.1136/bjo.2007.127050
16. Cellini M, Fresina M, Strobbe E, Gizzi C, Campos EC. Corneoscleral graft in Mooren's ulcer: a case report. Cases J 2009 Nov 2; 2: 180.
http://doi.org/10.1186/1757-1626-2-180/a>
17. Hanada K, Igarashi S, Muramatsu O, Yoshida A. Therapeutic keratoplasty for corneal perforation: clinical results and complications. Cornea 2008 Feb; 27(2): 156–60.
http://doi.org/10.1097/ICO.0b013e31815b82f2
18. Cordero-Coma M, Benito MF, Fuertes CL, Antolín SC, García Ruíz JM. Adalimumab for Mooren's ulcer. Ophthalmology 2009 Aug; 116(8): 1589, 1589.e1.
http://doi.org/10.1016/j.ophtha.2009.03.019
19. Harthan JS, Reeder RE. Peripheral ulcerative keratitis in association with sarcoidosis. Cont Lens Anterior Eye. 2013 Dec; 36(6): 313–7. Epub 2013 Aug 28.
http://doi.org/10.1016/j.clae.2013.07.013
20. Steven P, Sauerbier L, Siebelmann S, Gehlsen U, Tahmaz V, Wittig S, Scheid C, Cursiefen C. Therapie der okulären Graft-versus-Host-Erkrankung [Therapy for Ocular Graft-vs-Host Disease]. Klin Monbl Augenheilkd 2015 May; 232(5): 658–63. Epub 2015 May 19.
http://doi.org/10.1055/s-0035-1545829
21. Dietrich-Ntoukas T, Cursiefen C, Westekemper H, Eberwein P, Reinhard T, Bertz H, Nepp J, Lawitschka A, Heiligenhaus A, Seitz B, Messmer EM, Meyer-ter-Vehn T, Basara N, Greinix H, Datiles MB, Lee SJ, Pavletic SZ, Wolff D. Diagnosis and treatment of ocular chronic graft-versus-host disease: report from the German-Austrian-Swiss Consensus Conference on Clinical Practice in chronic GVHD. Cornea 2012 Mar; 31(3): 299–310.
http://doi.org/10.1097/ICO.0b013e318226bf97
22. Füst Á, Ocskay L, Vámos R, Dohán J, Barcsay-Veres A, Nagy ZZs. Szemfelszíni graft versus host betegség. Diagnosztika és terápia gyakorlatunkban. Szemészet 2022; 159(2): 80–85.
http://doi.org/1055342/SZEMHUNGARICA 2022.159.2.80
23. Seitz B, Heiligenhaus A. Das Chamäleon der Keratitis herpetischer Genese – Diagnose und Therapie [The Chameleon of Herpetic Keratitis – Diagnosis and Therapy]. Klin Monbl Augenheilkd 2015 Jun; 232(6): 745–53. Epub 2015 Jun 17.
http://doi.org/10.1055/s-0035-1545975
